Gestione dello stato epilettico e delle crisi epilettiche a grappolo nel cane e nel gatto: le indicazioni dell'ACVIM Consensus Statement 2023
La gestione dello stato epilettico è una sfida frequente per i colleghi che si occupano di medicina d'urgenza e neurologia. Ecco come andrebbero gestite secondo il recente Consensus ACVIM, adattato e semplificato dalla nostra esperta in Neurologia, Floriana Gernone (Dipl. ECVN).
Lo stato epilettico (SE) e le crisi epilettiche a grappolo o cluster di crisi epilettiche (CS) sono manifestazioni cliniche di frequente riscontro nella pratica clinica con mortalità compresa tra il 25.3%-38.5% (1-3). Gli attuali approcci terapeutici prevedono notevoli variazioni di protocolli, a volte, basati sull’esperienza personale e non documentati da evidenza scientifica.
Un recente articolo, pubblicato sul Journal of Veterinary Internal Medicine, si è posto l’obiettivo di stabilire linee guida di trattamento basate sull’evidenza mettendo in accordo specialisti certificati per una gestione appropriata sia dello SE sia dei CS nel cane e nel gatto (1).
Gli autori, mediante analisi di revisione sistematica della letteratura a disposizione, oltre a ribadire la definizione di SE e CS, hanno identificato eventuali lacune, hanno condiviso conoscenze e competenze cliniche e hanno introdotto raccomandazioni sulla gestione della SE e della CS nel cane e nel gatto. Inoltre, dopo revisione sistematica, hanno classificato ciascun farmaco utilizzato in corso di SE e CS in base all’efficacia e alla sicurezza sia per il cane sia per il gatto (Figura 1) indicando con:
- A un farmaco molto probabilmente efficace e sicuro
- B un farmaco moderatamente efficace e sicuro
- C un farmaco sufficientemente efficace e sicuro
- D un farmaco inefficace e/o non sicuro
- E un farmaco probabilmente efficace e sicuro, ma con evidenze scientifiche mancanti sulla sua efficacia e sicurezza
Figura 1: Piramide di efficacia e sicurezza dei farmaci antiepilettici.
Definizione
Lo SE è definito come crisi epilettica prolungata di durata superiore a 30 minuti o più di due crisi epilettiche (CS) nelle 24 ore senza il recupero della coscienza nella fase interictale (5), fase compresa tra i due episodi.
Una crisi della durata superiore a 30 minuti è in grado di causare complicazioni permanenti e lesioni neuronali, per questo il limite dei 30 minuti è stato scelto per decretare l’emergenza della manifestazione clinica (6-10).
I ricercatori e i clinici, comunque, considerando già potenzialmente preoccupante una crisi epilettica della durata superiore a 5 minuti, suggeriscono di iniziare il trattamento del paziente già in questo momento (definito T1).
Lo scopo di iniziare il trattamento al momento T1 ha da un lato lo scopo di ridurre le complicanze sistemiche e cerebrali, prevenire la resistenza ai farmaci associata alla durata della sintomatologia e quindi migliorare la prognosi e, dall’altro, limitare gli effetti collaterali associati a somministrazioni prolungate e di interventi multipli di farmaci in manifestazioni che sarebbero di breve durata e auto-limitanti.
Lo SE può essere diviso in 4 fasi che differiscono in termini di opzioni terapeutiche, sensibilità ai farmaci utilizzati e processo fisiopatologico sottostante (4).
Durante la fase 1 (5-10 minuti) si assiste ad uno sbilanciamento della concentrazione di neurotrasmettitori e conseguente apertura/chiusura dei canali ionici. In questa fase è probabile che ci sia risposta nei confronti dei farmaci appartenenti alla prima linea di terapia.
Nella fase 2 (10-30 minuti) si assiste a internalizzazione dei canali GABAa con conseguente minore capacità di funzionamento e contemporaneo incremento e maggiore disponibilità dei recettori NMDA e AMPA. In questa fase i soggetti sono potenzialmente meno responsivi alla prima linea di terapia e maggiormente responsivi alla seconda.
Nella fase 3 (> 30 minuti) i soggetti sono considerati “refrattari” alla terapia e responsivi alla terza linea di trattamento.
Nella 4 fase (>24 ore) i pazienti sono ormai scarsamente responsivi alle precedenti terapie e considerati “super-refrattari”.
Si definiscono CS più di 2 episodi di crisi epilettiche nelle 24 ore (4). Le CS possono, col tempo, progredire verso lo SE, se frequenti, sono in grado di creare danno neuronale esattamente come lo SE. Inoltre, essendo difficilmente sono auto-limitanti, anche in corso di CS, sono necessari interventi mirati a gestire l’emergenza (4).
Linee guida e raccomandazioni specifiche per il trattamento dello stato epilettico
Nel momento in cui ci si trova a dover gestire lo SE, ci si deve rendere conto di gestire un’emergenza e quindi di stabilizzare l’animale (ABCD). Inoltre, non bisogna dimenticarsi di trattare parallelamente anche le complicanze ad esso associate come l’ipertermia, l’ipossiemia o le possibili cause metaboliche responsabili della sintomatologia, come ipoglicemia o squilibri elettrolitici.
In pazienti già in terapia, risulta particolarmente utile la titolazione sierica dei farmaci anti-epilettici in uso (se in uso).
Prima linea di trattamento
Tra 5-10 minuti dall’inizio della sintomatologia, le benzodiazepine sono scelte come prima linea di trattamento. La scelta del bolo di benzodiazepine è da preferire ad altri trattamenti e, tra diazepam (DZP) e midazolam (MDZ), quest’ultimo sembra essere più sicuro e, al tempo stesso, più potente.
Terapia a casa nel cane:
- Somministrazione intranasale (IN) di MDZ (0.2-0.5 mg/kg), se si dispone di dispositivo adeguato, è classificata A (prima scelta).
- Somministrazione intramuscolare (IM) di MDZ (0.2-0.5 mg/kg) è classificato B (seconda scelta). La somministrazione IM va prescritta solo se il proprietario è stato precedentemente addestrato alla procedura.
- Somministrazione rettale di DZP (0.5-2.0 mg/kg) è classificato C (terza scelta).
Terapia a casa nel gatto:
- IN MDZ (0.2-0.5 mg/kg) se si dispone di dispositivo adeguato, è classificata E (prima scelta).
- Somministrazione intramuscolare (IM) di MDZ (0.2-0.5 mg/kg) è classificato E (seconda scelta). La somministrazione IM va prescritta solo se il proprietario è stato precedentemente addestrato alla procedura.
- Somministrazione rettale di DZP (0.5-2.0 mg/kg) è classificato E (terza scelta).
Terapia in clinica nel cane:
- Somministrazione endovenosa (EV) di MDZ (0.2-0.5 mg/kg) (prima scelta) o DZP (0.5-2.0 mg/kg) (seconda scelta) è classificata A.
- Somministrazione IN di MDZ (0.2-0.5 mg/kg) è classificata A (prima scelta).
- Somministrazione IM di MDZ (0.2-0.5 mg/kg) è classificata B (prima scelta).
Terapia in clinica nel gatto:
- Somministrazione EV di MDZ (0.2-0.5 mg/kg) (prima scelta) o DZP (0.5-2.0 mg/kg) (seconda scelta) è classificata B.
- Somministrazione IN o IM di MDZ (0.2-0.5 mg/kg) (prima scelta) è classificata E.
Quando il bolo di BDP è considerato efficace e quando devo passare a una infusione continua (CRI)?
- Il bolo di BDP è considerato efficace se le crisi epilettiche si interrompono in meno di 5 minuti dalla somministrazione e non si ripresentano in meno di 10 minuti dall’interruzione.
- Se, dopo il bolo, le crisi si ripresentano in 10-60 minuti, si deve ripetere un bolo di BDP con un intervallo 2 minuti dopo l’interruzione.
- Se dopo 2 boli, le crisi persistono, si deve ripetere il bolo per iniziare immediatamente con infusione continua (CRI) EV di BDP.
- Se lo SE persiste, va somministrato un ultimo bolo di BDP seguito da farmaci che vengono considerati di seconda linea di trattamento.
- Nel cane, il MDZ in CRI (0.2-0.5 mg/kg/h) (prima scelta) è classificato A, mentre il DZP (0.1-0.5 mg/kg/h) (seconda scelta) è classificato B.
- Nel gatto, il MDZ in CRI (0.2-0.5 mg/kg/h) (prima scelta) è classificato B, mentre il DZP (0.1-0.5 mg/kg/h) (seconda scelta) è classificato D, ma l’utilizzo di quest’ultimo è sconsigliato per la poca sicurezza del farmaco in questa specie.
Seconda linea di trattamento
Tra 10-30 minuti dall’inizio della sintomatologia i farmaci indicati sono il fenobarbitale, levetiracetam, fenitoina. Solitamente, il fenobarbitale e il levetiracetam sono iniziati in clinica in contemporanea con le benzodiazepine.
- Levetiracetam IV (40-60 mg/kg bolo iniziale seguito da 20-40 mg/kg ogni 6-8 h) nel cane e nel gatto è classificato come B.
- Levetiracetma IM o rettale (40-60 mg/kg) è classificato C nel cane e E nel gatto.
- Fenobarbitale IV (3-5 mg/kg); ripetere ogni 20- 30 minuti fino al raggiungimento della dose dii carico di 15-24 mg/kg; nel cane è classificato A e invece B nel gatto.
- Loading dose di fenobarbitale IV è prevista per pazienti con funzionalità epatica normale.
- Il dosaggio di fenobabitale in soggetti già in terapia va modulato in base ai livelli di fenobarbitalemia.
- La somministrazione EV in bolo di fenitoina nel cane (15 mg/kg) (B) è consigliata solo dopo mancata risposta a fenobarbitale e/o levetiracetam.
Terza linea di trattamento
Dopo 30 minuti dall’inizio della sintomatologia i farmaci indicati sono Ketamina, Dexmedetomidina, Propofol, Barbiturici e anestetici inalatori.
Non esiste evidenza di superiorità tra questi anestetici, non esiste evidenza di strategie combinate, non esiste evidenza della durata esatta della CRI e in quale ordine questi farmaci vadano introdotti.
- La somministrazione di Ketamina EV in bolo e successivamente in CRI è classificata come A nel cane e E nel gatto (3-5 mg/kg) seguita dalla CRI (0.1-0.5 mg/kg/h; aumentare gradualmente fino a scomparsa dell’attività convulsiva).
- La somministrazione di Dexmedetominina EV in bolo e successivamente in CRI (0.5 μg/kg) seguita dalla CRI (0.5-3.0 μg/kg/h; aumentare gradualmente fino a scomparsa dell’attività convulsiva) segue la mancata di risposta alla terapia con Ketamina (o viceversa) ed è classificata come A nel cane e E nel gatto.
- Se nel cane si assiste a mancata risposta di questi due farmaci somministrati in CRI, si passa alla somministrazione EV in bolo e successivamente in CRI di propofol (1-6 mg/kg) bolo EV seguito da CRI (0.1-0.6 mg/kg/min). Questa terapia è classificata A nel cane. Nel gatto la somministrazione con boli ripetuti non è dimostrata essere meno efficace della somministrazione in CRI. In questa specie questo tipo di terapia è classificata come C, ma deve essere eseguita con estrema cautela e deve prevedere una durata limita nel tempo per non incorrere in effetti collaterali maggiormente descritti in questa specie (anemia con presenza di corpi di Heinz, melena, anoressia, diarrea, edema facciale).
- Se lo SE persiste dopo somministrazione in CRI di propofol si passa alla somministrazione di barbiturici anestetici, pentobarbital (per i paesi in cui è disponibile in veterinaria questo principio attivo) o tiopentale sodico. Entrambi possono essere somministrati EV in bolo e CRI e nel cane sono classificati come B e nel gatto come C. Per entrambe le specie, la somministrazione in CRI di barbiturici anestetici deve essere accompagnata dall’intubazione del paziente, sia cane sia gatto. pentobarbitale bolo EV (2-15 mg/kg) seguito da CRI (0.2-1.0 mg/kg/h).
- Se si assiste ancora a mancata risposta, si passa alla somministrazione di anestetici inalatori (isofluorano o desflurano) classificati sia nel cane sia nel gatto come B (isoflurane, 1-2% MAC).
Cosa succede se le misure combinate con i trattamenti di prima, seconda e terza linea e le terapie di supporto non riescono a terminare l'attività convulsiva?
Quarta linea di trattamento
Se i trattamenti sopracitati dovessero fallire, altri interventi potrebbero essere adottati sia nel cane sia nel gatto. Tra questi, seppure in medicina veterinaria le prove e l'esperienza clinica siano limitate o assenti, interventi farmacologici come il magnesio EV e l'allopregnanolone, nonché una lieve ipotermia (36.7-37.7°C), potrebbero fornire ulteriori effetti antiepilettici in soggetti con SE super-refrattario.
Il magnesio può inibire i recettori NMDA e i canali del calcio e aumentare il flusso sanguigno cerebrale attraverso la vasodilatazione. L'allopregnanolone può agire sui recettori GABAA sinaptici e soprattutto extra-sinaptici. Questi due interventi farmacologici vengono classificati come E sia nel cane che nel gatto. L'ipotermia riduce i neurotrasmettitori eccitatori, l'eccitotossicità indotta dal calcio e dal glutammato e il tasso metabolico cerebrale e normalizza la pressione intracranica.
Infine, se tutti gli interventi farmacologici dovessero fallire, la neurostimolazione, come la stimolazione del nervo vago, la stimolazione magnetica transcranica ripetitiva e la stimolazione cerebrale profonda, potrebbe servire come ultima risorsa per porre fine alla SE.
In medicina veterinaria, la neurostimolazione come la stimolazione magnetica transcranica e in particolare la stimolazione del nervo vago sono state studiate clinicamente solo nella gestione dell'epilessia farmaco-resistente nel cane ma solo in un numero limitato di pazienti.
Figura 2: Piramide gerarchica ACVIM delle terapie antiepilettiche for il trattamento dello stato epilettico nel cane (modificato da Charalambous et al., 2023). CRI: continuous rate infusion.
Figura 3: Piramide gerarchica ACVIM delle terapie antiepilettiche for il trattamento dello status epilepticus nel gatto. (modificato da Charalambous et al., 2023); CRI: continuous rate infusion.
Quando interrompere la somministrazione di altri farmaci antiepilettici?
Il monitoraggio continuo dell'EEG è sicuramente il metodo più utile nel guidare il trattamento, a ridurre il dosaggio dei farmaci, a rilevare le ricadute e a evitare il sotto o il sovra trattamento, ma il suo poco frequente utilizzo e la mancanza di competenze specifiche non aiuta nella scelta della riduzione/interruzione dei trattamenti nei cani e gatti in SE.
Conseguentemente, il gruppo di esperti considera cessata la crisi epilettica basandosi esclusivamente sulla semeiologia correlata alla crisi.
Pertanto, il gruppo di esperti ha considerato una durata minima empirica di 12 ore, determinata su base individuale, in base allo stato clinico dell'animale e con l'obiettivo di ridurre i rischi legati all'ospedalizzazione a lungo termine e agli effetti avversi dei farmaci. Il gruppo di esperti suggerisce che, se le crisi epilettiche recidivassero entro 12 ore di somministrazione di CRI di somministrazione dell'anestetico, si dovrebbe prendere in considerazione una durata maggiore di trattamento nei pazienti clinicamente stabili.
In sintesi:
- Prima di iniziare la riduzione degli anestetici, il paziente deve aver cessato la manifestazione clinica da almeno 24-48 ore.
- Dopo la cessazione dello SE, la progressiva riduzione sequenziale dei farmaci anestetici deve essere effettuata idealmente nell'arco di 24-48 ore; si possono prendere in considerazione anche periodi più brevi, come 12 ore.
- Non è raccomandata la diminuzione simultanea di più di 1 anestetico.
- Gli anestetici inalatori possono essere sospesi per primi, seguiti dal propofol o dal pentobarbital, poi dalla ketamina e infine dalla dexmedetomidina e dalla BZD (cioè, in generale, in ordine opposto a quello in cui sono stati introdotti), ma si possono applicare variazioni nell'ordine di sospensione in base al giudizio del medico.
- Gli anestetici inalatori possono essere diminuiti e sospesi più rapidamente rispetto agli anestetici per via endovenosa.
- La CRI può essere diminuita del 25%-50% ogni 4-6 ore prima della sospensione; se non si verifica una ricaduta dello SE, il farmaco somministrato in CRI successivo può essere ridotto nello stesso modo.
- Se l'attività convulsiva si ripresenta dopo l'interruzione di uno specifico agente anestetico, il suo dosaggio di CRI deve essere aumentato fino al dosaggio precedente che era sufficiente a controllare le crisi (se le crisi si sono ripresentate durante la riduzione del dosaggio) o la CRI deve essere reintrodotta dopo un bolo (se le crisi si sono ripresentate dopo la sospensione completa del farmaco).
- Gli antiepilettici non anestetici (ad esempio, levetiracetam o fenobarbitale) devono essere somministrati al minimo fino a quando l'animale non viene dimesso dall'ospedale (nei casi di crisi reattive) o a lungo termine (nei casi con diagnosi di epilessia) utilizzando dosi costanti e, se utilizzando dosi costanti e, se del caso, concentrazioni sieriche mirate dei farmaci.
Linee guida e raccomandazioni specifiche per il trattamento dei cluster di crisi
Quando un paziente presenta CS, un piano terapeutico a breve termine va avviato già dalla seconda crisi, mentre in soggetti in cui è noto il verificarsi di CS la terapia va iniziata già dalla prima crisi epilettica.
L'obiettivo è quello di porre fine alle crisi e prevenire ulteriori eventi a breve termine. Se la frequenza delle crisi isolate aumenta o le CS non rispondono al piano di trattamento a breve termine, è necessario somministrare farmaci antiepilettici con le stesse modalità prescritte per lo SE.
In aggiunta alle BZD, il gruppo di esperti raccomanda farmaci ad azione prolungata (ad esempio, levetiracetam) come approccio efficace e sicuro. Il trattamento a boli è stato raccomandato al posto del trattamento continuo a lungo termine, perché potrebbe prevenire lo sviluppo della tolleranza associata all'uso cronico del farmaco.
Terapia a casa a breve azione:
- Somministrazione (IN) di MDZ (0.2-0.5 mg/kg), se si dispone di dispositivo adeguato, è classificata B nel cane e E nel gatto
- Somministrazione rettale di DZP (0.5-2.0 mg/kg) è classificato B nel cane e E nel gatto.
Terapia a casa ad azione più lunga:
- Levetiracetam a bolo per bocca (PO) (40-60 mg/kg) seguito da 20-40mg/kg ogni 6-8 ore (prima scelta) fino a scomparsa delle crisi per 48 ore è classificata B nel cane e C nel gatto; se la somministrazione PO non fosse possibile a causa di stato di incoscienza o per incapacità a deglutire, il farmaco potrebbe essere somministrato per via rettale (20-60 mg/kg) (seconda scelta); questa modalità è classificata B nel cane e E nel gatto. Se il proprietario fosse stato precedentemente istruito la somministrazione del farmaco potrebbe avvenire anche IM (C nel cane e E nel gatto). In pazienti in terapia cronica con fenobarbitale, si suggerisce l’utilizzo di dosaggi più alti di levetiracetam.
Terapia in clinica a breve azione:
- Somministrazione EV di MDZ (0.2-0.5 mg/kg) in bolo (prima scelta) (A nel cane e B nel gatto)
- Somministrazione EV di BDP (seconda scelta) in bolo nel cane, classificata B nel cane, solo se non si avesse a diposizione il MDZ.
- Somministrazione IN di MDZ in bolo (prima scelta) è classificata B nel cane e E nel gatto. Questa via di somministrazione può essere vantaggiosa per fornire rapido effetto anti-convulsivante in attesa del posizionamento di un catetere venoso.
- Somministrazione IM di MDZ in bolo (seconda scelta) è classificata B nel cane e E nel gatto.
- Se le crisi epilettiche ricompaiono dopo l’ultimo bolo di BDP, un altro bolo può essere somministrato seguito immediatamente da somministrazione in CRI di MDZ (B nel cane, mente nel gatto non ci sono dati evidenti) al fine di raggiungere un effetto costante antiepilettico.
Terapia in clinica ad azione più lunga:
- Somministrazione di Levetiracetam in bolo EV (prima scelta) (A nel cane e B nel gatto). Se il posizionamento di un catetere venoso non fosse possibile, la somministrazione per via rettale (seconda scelta) (B nel cane e E nel gatto) o IM è classificata C nel cane e E nel gatto.
Se le CS persistono nonostante la terapia combinata di Levetiracetam e BDP ad azione breve, ci sono due ulteriori opzioni di gestione:
- (Soprattutto per gestione a casa) BZD ad azione lunga come il clonazepam o clonazepam possono essere somministrate PO in bolo ogni 8-12 ore. Questo protocollo è classificato E sia nel cane e nel gatto anche se in quest’ultimo particolare attenzione va posta alla potenziale epatotossicità.
- Per soggetti con diagnosi di epilessia non in trattamento con farmaci antiepilettici a lungo termine, si possono prendere in considerazione schemi di dosaggio di carico di fenobarbital (cani e gatti), bromuro di potassio (cani) o altri farmaci. Sebbene nessuno studio abbia valutato o riportato specificamente questi approcci, il gruppo di esperti suggerisce questo trattamento aggiuntivi in cani o gatti con CS sulla base dell'esperienza clinica.
- Per soggetti già in terapia con antiepilettici a lunga a zione, si pussono considerare utili dosi aggiuntive di farmaco già in uso da somministrare PO, IM OEV dopo ogni crisi singola con intervallo minimo di 1 ore fino a un massimo di 3 volte in un periodo di 24 ore.
Se i CS persistono dopo le pluriterapie indicate, si consiglia di seguire la terza liee di trattamento già citata per la gestione dello SE.
Figura 4: Piramide gerarchica ACVIM delle terapie antiepilettiche for il trattamento dei cluster di crisi epilettiche nel cane. (modificato da Charalambous et al., 2023)
Figura 5: Piramide gerarchica ACVIM delle terapie antiepilettiche for il trattamento dei cluster di crisi epilettiche nel gatto. (modificato da Charalambous et al., 2023)
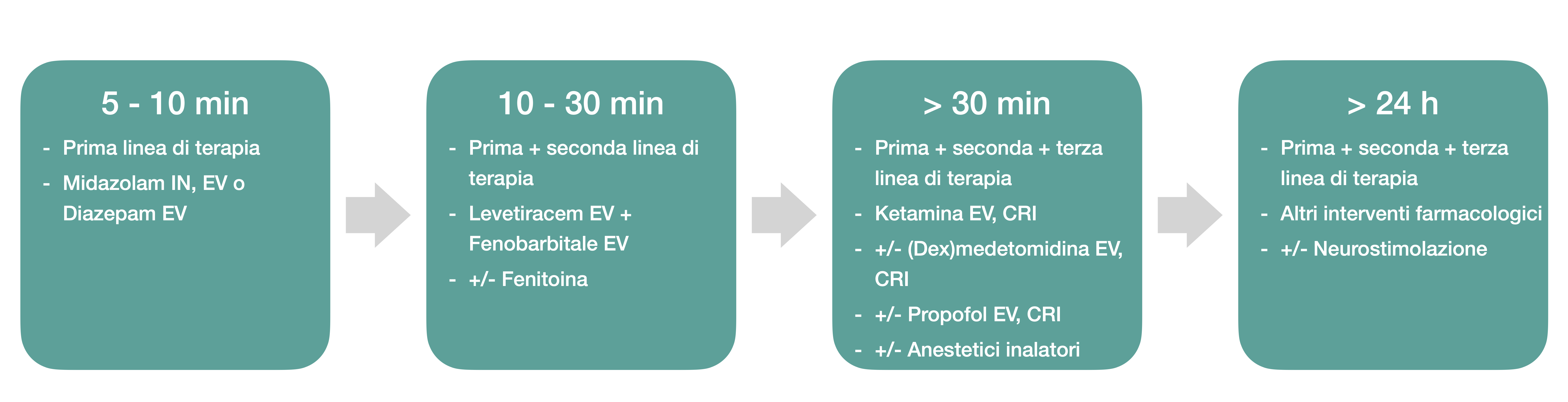
Figura 6: schema riassuntivo delle terapie in relazione al tempo di insorgenza delle manifestazioni cliniche (Charalambous et al., 2023).
Bibliografia
- Charalambous M, Muñana K, Patterson EE, Platt SR, Volk HA. ACVIM Consensus Statement on the management of status epilepticus and cluster seizures in dogs and cats. J Vet Intern Med. 2023 Nov 3. doi: 10.1111/jvim.16928.
- Bateman SW, Parent JM. Clinical findings, treatment, and outcome of dogs with status epilepticus or cluster seizures: 156 cases (1990-1995). J Am Vet Med Assoc. 1999;215:1463-1468.
- Fentem R, de Stefani A, Quintana RG, et al. Risk factors associated with short-term mortality and recurrence of status epilepticus in dogs. J Vet Intern Med. 2022;36:656-662.
- Zimmermann R, Hulsmeyer V, Sauter-Louis C, et al. Status epilepticus and epileptic seizures in dogs. J Vet Intern Med. 2009;23:970-976.
- Charalambous M, Muñana K, Patterson EE, Platt SR, Volk HA. ACVIM Consensus Statement on the management of status epilepticus and cluster seizures in dogs and cats. J Vet Intern Med. 2023 Nov 3. doi: 10.1111/jvim.16928.
- Berendt M, Farquhar RG, Mandigers PJ, et al. International veterinary epilepsy task force consensus report on epilepsy definition, classification and terminology in companion animals. BMC Vet Res.2015;11:182
- Lorenzo RJ, Garnett LK, Towne AR, et al. Comparison of status epilepticus with prolonged seizure episodes lasting from 10 to29 minutes. Epilepsia. 1999;40:164-169.
- Towne AR, Pellock JM, Ko D, DeLorenzo RJ. Determinants of mortality in status epilepticus. Epilepsia. 1994;35:27-34.
- Glauser T, Shinnar S, Gloss D, et al. Evidence-based guideline: treatment of convulsive status epilepticus in children and adults: report of the guideline committee of the American Epilepsy Society. Epilepsy Curr. 2016;16:48-61.
- Glauser TA. Designing practical evidence-based treatment plans for children with prolonged seizures and status epilepticus. J Child Neurol. 2007;22:38S-46S.
- Meldrum BS, Horton RW. Physiology of status epilepticus in primates. Arch Neurol. 1973;28:1-9
Floriana Gernone, Med. Vet. EBVS European Specialist in Veterinary Neurology (Dipl. ECVN); Esperto in Neurologia di MYLAV
Commenti
- Nessun commento trovato








Lascia i tuoi commenti
Login per inviare un commento
Posta commento come visitatore